小児非ホジキンリンパ腫
小児非ホジキンリンパ腫の特徴
小児リンパ腫の多くが非ホジキンリンパ腫で、リンパ球のうち、どの細胞ががん化しているかにより、治療法は分かれます。バーキットリンパ腫(BL)とびまん性大細胞型B細胞リンパ腫(DLBCL)は病型が異なりますが、成熟B細胞性リンパ腫として同じ治療を行います。リンパ芽球性リンパ腫(LBL)は前駆B細胞性リンパ腫として、未分化大細胞リンパ腫(ALCL)は成熟T/NK細胞性リンパ腫として、それぞれ異なる治療を行います。
成熟B細胞性リンパ腫:
バーキットリンパ腫とびまん性大細胞型B細胞リンパ腫の治療
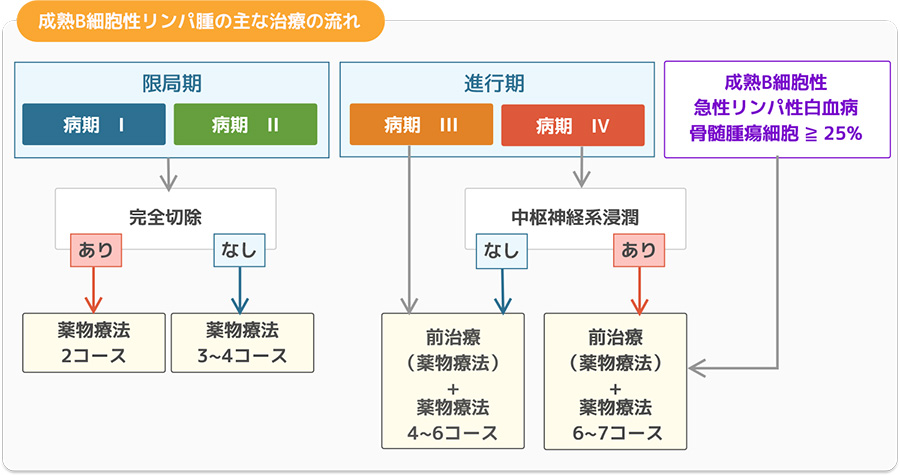
小児成熟B細胞性リンパ腫は白血病と同じく、全身にリンパ腫が広がっていると考えられるため、初期でも外科的手術と放射線療法では効果が得られません。そのため、生検を兼ねた手術で腫瘤を摘出した場合や、脳に腫瘤ができるなど緊急的な局所放射線療法が必要な場合を除き、基本的に複数の抗がん剤を組み合わせた薬物療法のみで治療します。
成熟B細胞性リンパ腫は、マーフィ分類による病期分類のほかに、体内腫瘍量、切除の結果、LDH値、浸潤部位(骨髄と中枢神経系)などをもとに3〜4つの治療群に分類し、層別化治療を実施します。
治療期間は5〜7日間を1コースとして限局期(Ⅰ~Ⅱ期)では薬物療法を2~4コース(2〜3カ月)、進行期(Ⅲ〜Ⅳ期)では4~7コース(4〜6カ月)を行います。進行期では急激な体内の腫瘍量減少に伴う腫瘍崩壊症候群を防ぐために前治療も行います。
○再発したときや初回治療で悪性リンパ腫が消えなかった場合
初回治療と違う薬物療法や抗体医薬の追加などの臨床試験への参加を検討することもできます。
リンパ芽球性リンパ腫の治療
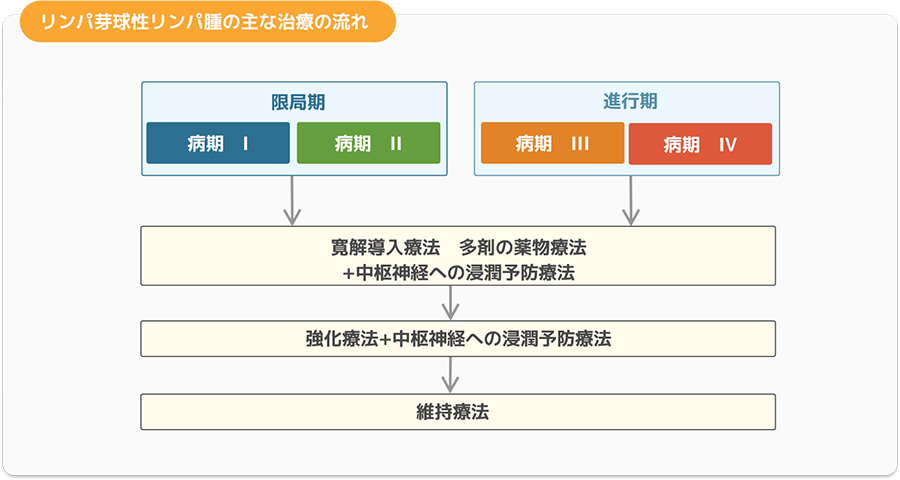
リンパ球になる前の未成熟な細胞ががん化したもので、T細胞性のものとB細胞性のものがあります。小児リンパ芽球性リンパ腫は、小児急性リンパ性白血病(ALL)と共通する性質があり、治療法もほぼ同じで、高い治療効果が得られます。他の非ホジキンリンパ腫の治療が短期集中型であるのに対し、小児リンパ芽球性リンパ腫では約2年にわたる長期の抗がん剤治療を行います。複数の抗がん剤を組み合わせた薬物療法で、寛解導入療法、強化療法と、維持療法の3段階で行います。
○寛解導入療法
寛解導入療法は、腫瘍細胞の減少と症状の軽減を目的に行います。多剤の薬剤を投与します。
また、脳や脊髄の中枢神経系に腫瘍細胞の浸潤を予防するための治療も行います。
○強化療法
寛解導入療法の終了直後に、寛解の程度を深めるため、早期強化療法として寛解導入療法で使用していない複数の抗がん剤を組み合わせて投与します。その後、寛解後強化療法として、寛解導入療法と早期強化療法を繰り返し行います。また、中枢神経系に腫瘍細胞の浸潤を予防するための治療も行います。
○維持療法
強化療法につづいて、腫瘍細胞の根絶と再発予防を目的に維持療法を内服で行います。この時期は、通常どおりの生活を送ることができます。
病期Ⅳのように初診時に中枢神経系に腫瘍細胞の浸潤が認められた場合は放射線治療も行う場合があります。
○再発したときや初回治療で腫瘍細胞が消えなかった場合:
治癒率が低くなるため、別の複数の抗がん剤を組み合わせた薬物療法を試みます。それで腫瘍細胞の勢いを弱めることができたときは、自家造血幹細胞移植か同種造血幹細胞移植を検討することになります。
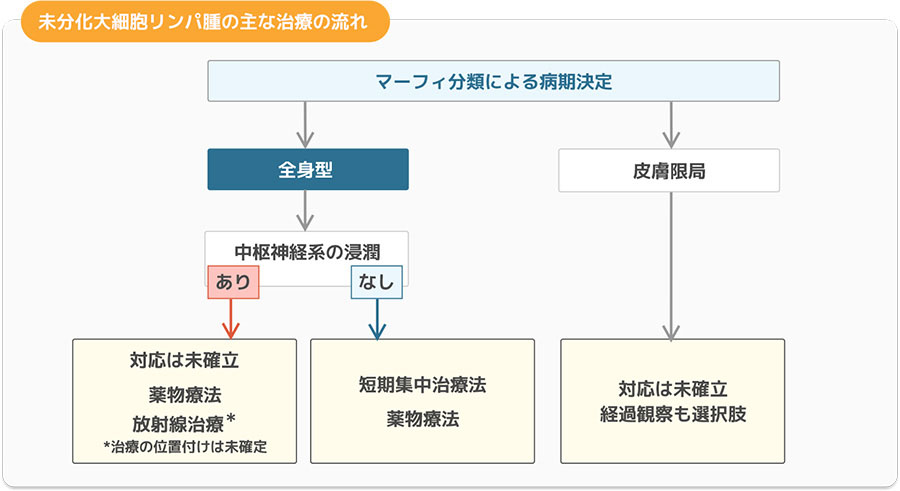
未分化大細胞リンパ腫の治療
最適な標準治療は確立されておらず、臨床試験で高い治療効果が報告されている治療法が提案されています。2年生存率92.5%の成績が報告されている複数の抗がん剤を組み合わせた薬物療法があります。
皮膚にできた未分化大細胞リンパ腫では、抗がん剤治療を行わず外科手術や局所放射線療法だけで治ることがありますが、経過観察が必要です。
○再発したときや初回治療で悪性リンパ腫が消えない場合
治癒率を高めるために、別の複数の抗がん剤を組み合わせた薬物療法を試みます。また、CD30というタンパク質(抗原)が細胞の表面にある悪性リンパ腫では抗体医薬を単独で投与する選択肢もあります。それで悪性リンパ腫の勢いを弱めることができたときは、自家造血幹細胞移植か同種造血幹細胞移植を検討することもあります。
・国立研究開発法人国立がん研究センターがん対策情報センター(編):がんの冊子 小児がんシリーズ リンパ腫 第4版. 2023: 11-17.
・国立研究開発法人国立がん研究センターがん対策情報センター(編):がんの冊子 小児がんシリーズ 白血病 第4版. 2023: 8-9.
・一般社団法人日本小児血液・がん学会(編):小児白血病・リンパ腫診療ガイドライン 2016年版. 金原出版. 2016: 15-21, 80-95.
・張高明(監)大久保幾久美(編・著) :悪性リンパ腫ハンドブック 2010年版. ライフボート. 2010: 214-220.
- 小児リンパ腫とは
- 小児リンパ腫の疫学
- 小児リンパ腫が発生する場所
- 小児リンパ腫の検査と診断
- 小児リンパ腫の治療について
- 小児リンパ腫の治療方針
- 小児非ホジキンリンパ腫
- 小児ホジキンリンパ腫の特徴
- 放射線療法と副作用
- 薬物療法と主な副作用
- 副作用の対処法(セルフケア)
- AYA(あや)世代のリンパ腫
- AYA(あや)世代とは
- AYA(あや)世代のリンパ腫の治療は?
- 小児リンパ腫の治療後の生活
- 経過観察について
- 晩期合併症とは
- 長期フォローアップとは
- 小児リンパ腫に関する情報
- 用語集


